Perdzemdību kardiomiopātija ir reta, bet nopietna stāvoklis, kas var ietekmēt sievietes pēc dzemdībām. Tas var izraisīt simptomus, piemēram, elpas trūkumu, sāpīgu krūtīs un nogurumu. Šajā rakstā apskatīsim šīs slimības simptomus un iespējamos ārstēšanas veidus. Ir svarīgi atzīt šos simptomus savlaicīgi un meklēt medicīnisko palīdzību, lai nodrošinātu sievietes veselību un labklājību pēc dzemdībām.
Pārskats
Kas ir peripartum kardiomiopātija?
Perifēra kardiomiopātija ir nopietns stāvoklis, kas bojā sirds muskuli un neļauj sirdij sūknēt asinis uz pārējo ķermeni. Šis stāvoklis skar cilvēkus pēdējā grūtniecības mēnesī vai līdz pieciem mēnešiem pēc dzemdībām. Šī iemesla dēļ to sauc arī par pēcdzemdību kardiomiopātiju vai ar grūtniecību saistītu kardiomiopātiju. Tas var rasties jebkurā vecumā, bet visizplatītākais cilvēkiem, kas vecāki par 30 gadiem.
Kardiomiopātijas pētījumi ir plaši. Bet joprojām ir daudz, ko mēs nezinām par peripartum kardiomiopātiju, kas ir reta forma.
Dzemdību perioda kardiomiopātiju ir grūti diagnosticēt, jo simptomi pārklājas ar tipiskas grūtniecības simptomiem. Tātad jūs, iespējams, pat nepamanīsit, ka kaut kas nav kārtībā, līdz stāvoklis kļūst daudz sliktāks. Tā kā peripartum kardiomiopātiju var būt tik grūti identificēt, ir īpaši svarīgi zināt, vai jums ir kādi riska faktori. Agrīna diagnostika ir atslēga pareizai ārstēšanai un ievērojami palielina jūsu izredzes uz vienmērīgu atveseļošanos.
Cik izplatīta ir peripartum kardiomiopātija?
Pētniekiem visā pasaulē ir nedaudz atšķirīgas definīcijas un diagnostikas kritēriji. Tāpēc ir grūti precīzi pateikt, cik daudziem cilvēkiem ir šis stāvoklis. Aplēses ļoti atšķiras gan ASV, gan visā pasaulē. Atkarībā no jūsu dzīvesvietas kardiomiopātija var skart tikai 1 no 50 000 grūtniecību vai pat 1 no 100.
Pētījumi liecina, ka vairāk cilvēku cieš Āfrikā un Āzijā, izņemot Japānu. Šis stāvoklis ir visizplatītākais Nigērijā un Togo. ASV perdzemdību kardiomiopātija ietekmē 1 no 1000 līdz 1 no 4000 grūtniecībām. Aplēses liecina par lielāku izplatību ASV dienvidos, salīdzinot ar citiem reģioniem.
Perifēra kardiomiopātija skar melnādainos cilvēkus biežāk un smagāk nekā tos, kuri nav. Parasti melnādainiem cilvēkiem diagnoze tiek diagnosticēta jaunākā vecumā (27, salīdzinot ar 31). Viņi tiek diagnosticēti arī vēlāk pēcdzemdību periodā, kad problēma ir kļuvusi nopietnāka. Cilvēkiem, kas ir melnādainie, ir arī smagāki sirds bojājumi un samazināta sirds sūknēšanas spēja no peripartum kardiomiopātijas. Tā rezultātā viņi saskaras ar nopietnākām komplikācijām un lielāku nāves risku.
Kā peripartum kardiomiopātija ietekmē manu ķermeni?
Ja Jums ir peripartum kardiomiopātija, jūsu sirds nevar sūknēt asinis tik labi, kā vajadzētu pārējā ķermeņa daļā. Tas ir tāpēc, ka peripartum kardiomiopātija ietekmē vienu no jūsu sirds kambariem, ko sauc par kreiso kambara. Jūsu kreisajam kambaram ir svarīgs uzdevums sūknēt ar skābekli bagātas asinis visā ķermenī. Bet peripartum kardiomiopātija bojā kreiso kambara un samazina tā produktivitāti.
Jūs varētu dzirdēt, ka jūsu veselības aprūpes sniedzējs lieto terminu “kreisā kambara izsviedes frakcija” (LVEF). Tas attiecas uz to, cik labi jūsu kreisais ventriklis var izsūknēt asinis no sirds. Jūsu LVEF ir aprakstīts procentos, un lielāks skaitlis ir labāks. Parasti jūsu LVEF ir no 55% līdz 70%. Perdzemdību kardiomiopātija samazina jūsu LVEF līdz mazāk nekā 45%. Jo zemāks ir LVEF, jo nopietnāks ir jūsu stāvoklis.
Lai gan ikvienam, kam ir peripartum kardiomiopātija, var būt krasi samazināts LVEF, melnādainiem cilvēkiem ir lielāka iespējamība, ka LVEF ir ļoti zems (mazāk nekā 30%), salīdzinot ar tiem, kas nav melnādainie.
Tā kā jūsu kreisais kambaris kļūst vājš un noguris, tas nevar tik efektīvi sūknēt asinis uz plaušām, aknām un citiem orgāniem, kas no tā paļaujas. Šī palēnināšanās ietekmē visu jūsu ķermeni. Tas izraisa sirds mazspēju un palielina asins recekļu un trombozes risku.
Simptomi un cēloņi
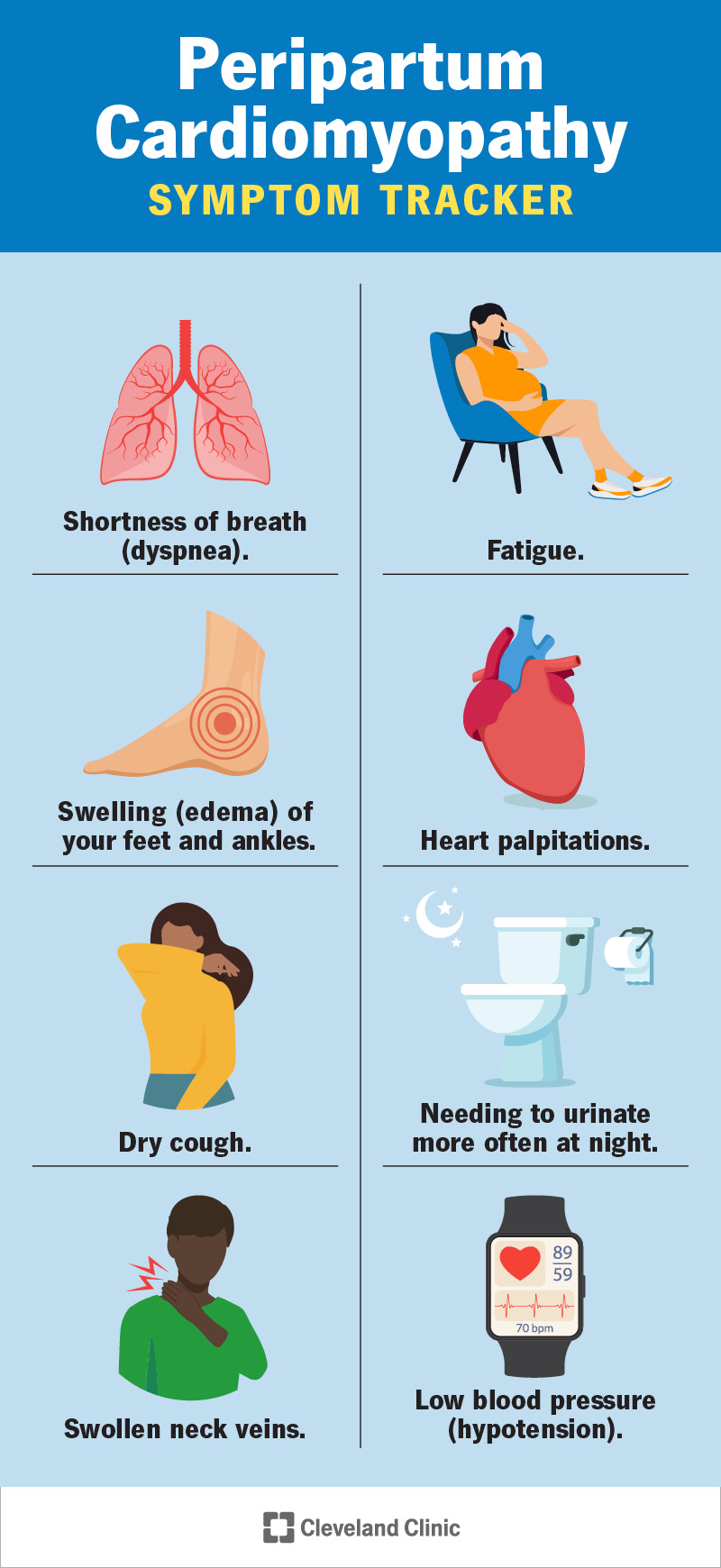
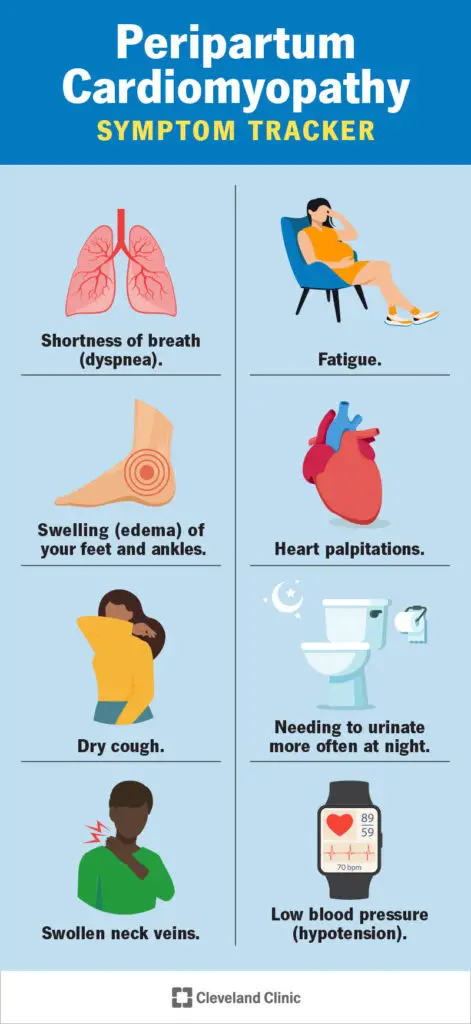
Kādi ir peripartum kardiomiopātijas simptomi?
Perdzemdību kardiomiopātijas simptomus ir viegli nepamanīt, jo daudzi no tiem ir līdzīgi tam, ko jūtat grūtniecības laikā. Bet, tā kā stāvoklis ir tik nopietns, ir svarīgi pievērst uzmanību šādiem simptomiem:
- Elpas trūkums (aizdusa) — īpaši mēģinot aizmigt, guļot vai veicot fiziskas aktivitātes.
- Nogurums.
- Pēdu un potīšu pietūkums (tūska).
- Sirds sirdsklauves.
- Sausais klepus.
- Nepieciešamība biežāk urinēt naktī (niktūrija).
- Pietūkušas kakla vēnas.
- Zems asinsspiediens (hipotensija) vai asinsspiediens, kas pēkšņi pazeminās, pieceļoties.
Ja jums ir kāds no šiem simptomiem, nekavējoties zvaniet savam veselības aprūpes sniedzējam, lai runātu par to, kā jūtaties. Ja Jums ir sāpes krūtīs, sirdsklauves, ģībonis vai novērojat jaunus simptomus, zvaniet 911 vai vietējo neatliekamās palīdzības nodaļu.
Dzemdību kardiomiopātija parasti sākas pēdējā grūtniecības mēnesī vai vēlāk. Bet dažos gadījumos tas var sākties ātrāk. Citos gadījumos grūtniecība var radīt papildu slodzi jūsu sirdij un izraisīt iepriekš nediagnosticēta sirds stāvokļa pasliktināšanos. Tāpēc ir svarīgi izsekot simptomiem visā grūtniecības laikā, ne tikai pēdējās nedēļās.
Kas izraisa peripartum kardiomiopātiju?
Pētnieki nezina, kas izraisa peripartum kardiomiopātiju. Medicīnas pasaulē stāvokļus ar nezināmu iemeslu sauc par “idiopātiskiem”. Pētījumi turpina pētīt šo stāvokli un tā cēloņus. Iespējamie cēloņi ir hormonālās izmaiņas grūtniecības laikā un citi apstākļi, piemēram, preeklampsija.
Diagnoze un testi
Kā tiek diagnosticēta pēcdzemdību kardiomiopātija?
Pētnieki peridzemdību kardiomiopātiju raksturo kā “izslēgšanas diagnozi”. Tas nozīmē, ka jūsu veselības aprūpes sniedzējam ir jāizslēdz visi citi iespējamie sirds mazspējas cēloņi, pirms tiek diagnosticēta peripartum kardiomiopātija.
Ja jūs atbilstat visiem trim šiem klīniskajiem kritērijiem, jūsu pakalpojumu sniedzējs diagnosticēs jums peripartum kardiomiopātiju:
- Jums attīstās sirds mazspēja grūtniecības beigās vai piecu mēnešu laikā pēc dzemdībām.
- Jūsu pakalpojumu sniedzējs nevar atrast citu sirds mazspējas iemeslu.
- Jūsu kreisā kambara izsviedes frakcija (LVEF) ir mazāka par 45%.
Lai noskaidrotu diagnozi, jūsu pakalpojumu sniedzējs sarunāsies ar jums, lai uzzinātu par jūsu veselības vēsturi un ģimenes vēsturi. Jo vairāk varat dalīties, jo labāk, jo peripartum kardiomiopātijas diagnosticēšana līdzinās lielas puzles salikšanai. Jūsu pakalpojumu sniedzējam ir nepieciešams pēc iespējas vairāk gabalu, lai pabeigtu attēlu un diagnosticētu jūs. Šajos gabalos ir ietverti jūsu simptomi, jūsu veselības vēsture, visi iepriekšējie sirdsdarbības traucējumi un informācija par ģimenes locekļiem ar sirds slimībām.
Parasti mīklas ir lēna un relaksējoša darbība, taču šajā gadījumā jūsu pakalpojumu sniedzējam ir jāatrisina diagnostikas mīkla pēc iespējas ātrāk. Tas ir tāpēc, ka, ja jūs diagnosticējat novēloti, jums, visticamāk, būs nopietnas komplikācijas, piemēram, pastāvīgas sirds problēmas. Agrīna diagnostika samazina jūsu nāves risku no peripartum kardiomiopātijas un ļauj saņemt ārstēšanu pēc iespējas ātrāk.
Lai gan peripartum kardiomiopātiju vienmēr ir bijis grūti diagnosticēt, jaunākie pētījumi liecina, ka COVID-19 var vēl vairāk sarežģīt diagnozi. Covid-19 infekcija var izraisīt miokardītu un kardiomiopātiju. Mēs joprojām mācāmies, kā COVID-19 ietekmē grūtnieces un kā atšķirt dzemdību kardiomiopātiju un ar COVID-19 saistītu kardiomiopātiju.
Testi peripartum kardiomiopātijas diagnosticēšanai
Nav īpašu testu, kas paredzēts, lai diagnosticētu peripartum kardiomiopātiju. Tā vietā jūsu pakalpojumu sniedzējs izmantos citus testus kopā ar jūsu sniegto informāciju. Klīniskais vērtējums ir būtisks pareizas diagnozes noteikšanai. Jūsu pakalpojumu sniedzējam ir jāizslēdz kaut kas cits, kas izraisa jūsu simptomus. Jūsu pakalpojumu sniedzējs veiks fizisku pārbaudi, lai meklētu papildu šķidruma pazīmes jūsu ķermenī. Pēc tam jums būs jāveic virkne testu, tostarp:
- Asins analīzes, lai pārbaudītu anēmiju, elektrolītu līdzsvara traucējumus un paaugstinātu B tipa natriurētiskā peptīda (BNP) līmeni.
- Elektrokardiogramma (EKG/EKG), lai pārbaudītu aritmiju.
- Krūškurvja rentgenogrāfija, lai meklētu sirds mazspējas pazīmes.
- Ehokardiogramma (atbalss), lai novērtētu jūsu sirds anatomiju un darbību un parādītu jebkādas iedzimtas sirds slimības vai vārstuļu slimības. Atbalss parādīs arī jūsu kreisā kambara izsviedes frakciju (LVEF), kas ir būtiska peripartum kardiomiopātijas diagnozes sastāvdaļa.
- Sirds MRI, lai pārbaudītu citas sirds mazspējas etioloģijas, piemēram, sarkoidozi.
- Miokarda biopsija reti tiek veikta, lai pārbaudītu miokardītu.
Šie testi atklās visas sirds problēmas, kas bija pirms grūtniecības. Dažiem cilvēkiem gadiem ilgi ir problēmas ar sirdi, un viņi pat nezina, kamēr grūtniecības laikā viņiem rodas simptomi. Jūsu testa rezultāti palīdzēs jūsu pakalpojumu sniedzējam veikt precīzu diagnozi. Ja jūsu pakalpojumu sniedzējs nevar atrast citu jūsu simptomu cēloni, jums tiks diagnosticēta peripartum kardiomiopātija.
Vadība un ārstēšana
Kā tiek ārstēta peripartum kardiomiopātija?
Jūsu ārstēšana būs vērsta uz sirds mazspējas simptomu pārvaldību un palīdzot sirdij atgūties. Ja jums tiek diagnosticēta grūtniecības laikā, jūsu pakalpojumu sniedzējs pārliecināsies, ka visas zāles ir drošas jūsu mazulim. Jūsu pakalpojumu sniedzējs runās ar jums par ārstēšanas iespējām un apspriedīs iespējamās blakusparādības. Jūs, iespējams, strādāsit arī ar speciālistu komandu, kas var sniegt padomus par augsta riska grūtniecību un sirds slimību ietekmi uz grūtniecību.
Lietotie medikamenti/ārstniecības līdzekļi
Peripartum kardiomiopātijas ārstēšana ietver tādu medikamentu lietošanu, kas ir līdzīgi citiem sirds mazspējas veidiem. Tomēr brīdinājums ir tāds, ka dažas zāles, tostarp AKE inhibitori, ARB, ARNI, MRA un SGLT2 inhibitori, nav droši lietot grūtniecības laikā, kā aprakstīts tālāk esošajā sadaļā. Kopējās zāles ietver:
- Angiotenzīnu konvertējošā enzīma (AKE) inhibitori.
- Angiotenzīna II receptoru blokatori (ARB).
- Angiotenzīna receptoru neprilizīna inhibitori (ARNI).
- Beta blokatori.
- Diurētiskie līdzekļi.
- Hidralazīns/nitrāti.
- Mineralokortikoīdu receptoru antagonisti (MRA).
- Nātrija-glikozes kotransportera-2 (SGLT2) inhibitori.
Blakus efekti
Blakusparādības atšķiras atkarībā no ārstēšanas un tā, vai tajā laikā esat grūtniece. Beta blokatoru lietošana grūtniecības laikā var izraisīt mazuļa dzimšanas svara samazināšanos vai tādus apstākļus kā hipoglikēmija, bradikardija vai sirds blokāde. Dažas zāles, tostarp AKE inhibitori, ARB, ARNI, MRA un SGLT2 inhibitori, nav droši lietot grūtniecības laikā. Tomēr tos parasti ir droši lietot zīdīšanas laikā, jo tikai neliels daudzums nokļūst mātes pienā. Ir svarīgi runāt ar savu pakalpojumu sniedzēju par katras zāles lietošanas laiku, riskiem un blakusparādībām.
Atkarībā no tā, kā darbojas jūsu sirds, jums var būt nepieciešama ārstēšana, kas nav saistīta ar medikamentiem. Šīs ārstēšanas metodes ietver:
- Sirds ierīce, piemēram, valkājams vai implantējams sirds defibrilators.
- Kreisā kambara palīgierīce.
- Sirds transplantācija. Tas ir pēdējais līdzeklis, ja citas ārstēšanas iespējas ir bijušas neveiksmīgas. Tas parasti ir paredzēts cilvēkiem, kuri diagnosticēti novēloti un kuriem ir ļoti zema kreisā kambara izsviedes frakcija (LVEF).
Vai peridzemdību kardiomiopātija var izzust pati?
Periferālā kardiomiopātija ir nopietna un potenciāli dzīvībai bīstama sirds slimība, kurai nepieciešama medicīniska aprūpe. Ir svarīgi nekavējoties diagnosticēt, lai jūs varētu saņemt nepieciešamo aprūpi. Tā kā perdzemdību kardiomiopātija pasliktinās, jo ilgāk tā netiek ārstēta, ir svarīgi runāt ar savu pakalpojumu sniedzēju, ja jums ir kādi simptomi vai riska faktori.
Aprūpe Klīvlendas klīnikāCardiology CareCardiology Care for Children Piesakiet tikšanos
Profilakse
Kādi ir peripartum kardiomiopātijas attīstības riska faktori?
Pētījumi ir identificējuši daudzus peripartum kardiomiopātijas riska faktorus. Dažas no tām var rasties pirms grūtniecības iestāšanās, bet citas rodas grūtniecības laikā.
Riska faktori pirms grūtniecības
- Ja esat vecāks par 30 gadiem.
- Augsts asinsspiediens (hipertensija).
- Diabēts.
- Aptaukošanās.
- Selēna un cinka trūkums.
- Vielu lietošanas traucējumi.
Riska faktori, kas saistīti ar grūtniecību
- Pirmo reizi grūtniecība.
- Grūtniecība ar dvīņiem vai trīnīšiem.
- Peripartum kardiomiopātijas iepriekšēja diagnoze.
- Izmantojot palīgreproduktīvās tehnoloģijas.
Komplikācijas grūtniecības laikā
- Preeklampsija un eklampsija.
- Anēmija.
- Vairogdziedzera slimība.
- Astmas vai autoimūno slimību uzliesmojums.
- Ilgstoša zāļu lietošana, lai aizkavētu piegādi, ja Jums ir priekšlaicīgas kontrakcijas.
Pētījumi ir parādījuši, ka, jo vairāk riska faktoru jums ir, jo lielāka ir peripartum kardiomiopātijas attīstības iespējamība. To sauc par peripartum kardiomiopātijas “vairāku sitienu” modeli. Riska faktori kopā rada vēl lielākus draudus, nekā tas būtu atsevišķi.
Pētījumi arī ir parādījuši, ka melnādainiem cilvēkiem tiek diagnosticēta peripartum kardiomiopātija ar nesamērīgu skaitu. Un, kad tie ir diagnosticēti, viņi, visticamāk, cietīs smagus rezultātus.
Vai pēcdzemdību kardiomiopātija ir iedzimta?
Perifertum kardiomiopātija var būt iedzimta, taču pētījumi vēl nav pierādījuši šo saikni. Apmēram 15% līdz 20% cilvēku ar peripartum kardiomiopātiju ir ģenētiskas mutācijas, kas var izraisīt kardiomiopātiju. Pētnieki veido teorijas par to, ko tas nozīmē. Viena no idejām ir tāda, ka, ja jums ir šī ģenētiskā mutācija, jūs, iespējams, to nezināt un justies pilnīgi labi līdz grūtniecībai. Tad grūtniecības un dzemdību stress var izraisīt kardiomiopātijas simptomus.
Augstāks peripartum kardiomiopātijas līmenis melnādainiem cilvēkiem, kā arī dažās Āfrikas valstīs var liecināt arī par ģenētisku komponentu. Turpmākajos pētījumos tiks pētīta gēnu un ģimenes vēstures nozīme, palielinot personas risku saslimt ar peripartum kardiomiopātija.
Kā es varu novērst peripartum kardiomiopātiju?
Labākais veids, kā novērst peripartum kardiomiopātiju, ir darīt visu iespējamo, lai saglabātu sirds veselību. Lai gan no dažiem riska faktoriem nevar izvairīties, citus var pārvaldīt ar dzīvesveida darbībām, piemēram:
- Ēdot sirdij veselīgu uzturu.
- Regulāras fiziskās aktivitātes.
- Izvairīšanās no cigaretēm un alkohola.
- Ja jums ir aptaukošanās, sadarbojieties ar savu veselības aprūpes sniedzēju, lai atrastu stratēģijas svara samazināšanai veselīgā veidā.
- Regulāri pārbaudiet asinsspiedienu un, ja nepieciešams, ārstējiet.
Ja Jums bija sirds mazspēja iepriekšējās grūtniecības laikā, konsultējieties ar savu veselības aprūpes sniedzēju par to, vai ir droši mēģināt veikt citu grūtniecību.
Perspektīva / Prognoze
Ko es varu sagaidīt, ja man ir peripartum kardiomiopātija?
Ja jums ir diagnosticēta peripartum kardiomiopātija, jūs cieši sadarbosities ar savu veselības aprūpes sniedzēju un speciālistu komandu, lai uzraudzītu jūsu veselību. Ja jūs joprojām esat stāvoklī, jūsu veselības komanda uzraudzīs jūsu stāvokli un jūsu nedzimušā bērna (augļa) stāvokli. Viņi arī izveidos plānu jūsu piegādes veidam. Ja jūsu sirds mazspēja ir stabilizēta, jūsu pakalpojumu sniedzējs, visticamāk, dos priekšroku maksts dzemdībām. Jums var būt nepieciešama iejaukšanās, piemēram, epidurāla, epiziotomija vai knaibles.
Tomēr cilvēkiem ar peripartum kardiomiopātiju ir lielāka iespēja veikt ķeizargriezienu (C-sekcijas) vai priekšlaicīgas dzemdības. Ir svarīgi zināt savas iespējas un riskus un runāt par tiem ar pakalpojumu sniedzēju.
Pēc piegādes jūs turpināsiet strādāt ar savu pakalpojumu sniedzēju, lai pārvaldītu savu aprūpi un ārstēšanu. Jūsu pašsajūta un atveseļošanās ātrums ir atkarīgs no daudziem faktoriem, taču vissvarīgākais faktors ir jūsu kreisā kambara izsviedes frakcija (LVEF). Pētījumi liecina, ka, ja jūsu LVEF ir mazāks par 30%, kad tiek diagnosticēts, jums ir lielāks nopietnu komplikāciju risks. Ir svarīgi saglabāt savu medicīnisko apmeklējumu un pabeigt ārstēšanu, lai mēģinātu atgūt savu sirdi pilnībā.
Vai peridzemdību kardiomiopātija ir pastāvīga?
Dažiem cilvēkiem peripartum kardiomiopātija kļūst pastāvīga. Citiem, ārstēšana var pārvaldīt simptomus un atjaunot daļu vai visu sirds darbību.
Tiek uzskatīts, ka esat pilnībā atveseļojies no peripartum kardiomiopātijas, ja jūsu LVEF sasniedz vismaz 50–55%. Lielākā daļa pētījumu mēra šo skaitli sešus mēnešus pēc diagnozes noteikšanas. Atveseļošanās ir ļoti atšķirīga atkarībā no reģiona un etniskās piederības. Pēc sešiem mēnešiem atveseļošanās rādītāji ASV svārstās no 44% līdz 63%, savukārt Pakistānā, Filipīnās, Nigērijā un Dienvidāfrikā atveseļošanās rādītāji ir tikai 21% līdz 36%.
Cilvēkiem, kuri ir melnādainie, atveseļošanās ir grūtāka nekā cilvēkiem, kuri nav melnādainie. Vienā pētījumā atklājās, ka 4 no 5 melnādainajiem cilvēkiem pilnībā neatveseļojas no peripartum kardiomiopātijas (tiem ir ilgstoša ietekme), un 1 no 10 neizdzīvo.
Ja atveseļojaties no peripartum kardiomiopātijas, joprojām ir svarīgi uzraudzīt savu veselību un cieši sadarboties ar savu veselības aprūpes sniedzēju. Tas ir tāpēc, ka 1 no 5 cilvēkiem, kuri atveseļojas no peripartum kardiomiopātijas, vēlāk piedzīvoja sirds mazspējas recidīvu. Turklāt, pat ja jūs pilnībā atveseļojaties un jūsu LVEF atgriežas veselīgā līmenī, jūs joprojām varat sajust ilgtermiņa sekas, piemēram, samazinātu fizisko slodzi.
Jūsu pakalpojumu sniedzējs novērtēs jūsu numurus un ieteiks, kā pārvaldīt jebkādas ilgtermiņa sekas. Jums varētu rasties jautājums, cik ilgi cilvēks var dzīvot ar peripartum kardiomiopātiju. Tas ir atkarīgs no jūsu individuālā stāvokļa, ārstēšanas efektivitātes un daudziem citiem faktoriem, kas saistīti ar jūsu vispārējo veselību. Cieši sadarbojoties ar savu pakalpojumu sniedzēju, jūs varat stiprināt savu sirdi, samazināt sirds mazspējas recidīva risku un dzīvot veselīgu un laimīgu dzīvi.
Dzīvo ar
Kā es varu rūpēties par sevi, ja man ir peripartum kardiomiopātija?
Vissvarīgākais, ko varat darīt, lai parūpētos par sevi, ir regulāri apmeklēt savu veselības aprūpes sniedzēju. Pēc diagnozes noteikšanas pakalpojumu sniedzējs sadarbosies ar jums, lai izveidotu aprūpes plānu. Jums būs nepieciešamas papildu tikšanās un ārstēšana, kā arī mainīsit dzīvesveidu. Ir svarīgi ievērot šo plānu un piezvanīt pakalpojumu sniedzējam, lai runātu par visām pamanītajām problēmām vai izmaiņām.
Dažas vienkāršas ikdienas izmaiņas var ietvert:
- Samazinot patērēto sāls daudzumu. Atrodiet iespējas pievienot aromātu bez sāls.
- Nosverieties, lai novērotu šķidruma uzkrāšanos. Ja pāris dienu laikā jūs pieņematies svarā par 3 līdz 4 mārciņām, zvaniet savam pakalpojumu sniedzējam.
- Smēķēšanas atmešana.
- Dzert mazāk vai pilnībā izvairīties no alkohola.
Ja barojat bērnu ar krūti (barojat bērnu ar krūti), konsultējieties ar savu pakalpojumu sniedzēju par jebkādiem riskiem, piemēram, zāļu nodošanu bērnam ar mātes pienu. Parasti ieguvumi no zīdīšanas, piemēram, saikne ar mazuli, atsver riskus. Iespējams, vēlēsities sadarboties ar konsultantu pēc grūtniecības, lai runātu par savām iespējām un izlemtu, kas ir vislabākais jūsu situācijai.
Sarunas par garīgo veselību
Peripartum kardiomiopātija var būt dzīvi mainoša diagnoze. Jūs varat izjust dažādas emocijas, kamēr veidojat saikni ar savu mazuli un varbūt pat pirmo reizi mācāties būt par vecākiem. Tas ir daudz, kas jārisina vienlaikus.
Pētījumi liecina, ka peripartum kardiomiopātijas radītais stress palielina garastāvokļa traucējumu attīstības risku. Vairāk nekā 50% cilvēku ar peripartum kardiomiopātiju attīstās vispārēja trauksme vai trauksme par sirds stāvokli.
Lai gan aptuveni 1 no 10 pēcdzemdību cilvēkiem ASV ir pēcdzemdību depresija, tiem, kuriem ir peripartum kardiomiopātija, ir daudz lielāks risks. Pēc dzemdību kardiomiopātijas diagnozes aptuveni 1 no 3 cilvēkiem attīstās depresija.
Ja jūtaties satraukts, apmulsis vai satriekts, jūs neesat viens. Ja jūs vēl nesadarbojaties ar konsultantu vai terapeitu, lūdziet pakalpojumu sniedzējam to ieteikt. Izveidojiet savu ekspertu komandu, lai palīdzētu jums pārvarēt šo sarežģīto laiku.
Vai es varu atkal iestāties grūtniecība, ja man ir peripartum kardiomiopātija?
Perdzemdību kardiomiopātijai ir augsts atkārtošanās līmenis. Tas nozīmē, ka, ja tā ir iestājusies vienas grūtniecības laikā, pastāv lielāka iespējamība, ka tā atkārtosies arī turpmākajās grūtniecībās. Apmēram 1 no 3 cilvēkiem, kuriem diagnosticēta peripartum kardiomiopātija, tā attīstīsies arī ar vēlāku grūtniecību. Pat ja jūs pilnībā atveseļojaties, jums joprojām ir lielāks sirds mazspējas risks turpmāko grūtniecību laikā.
Jūsu veselības aprūpes sniedzējs runās ar jums par to, vai ir vai nav droši iestāties vēl viena grūtniecība. Ja tas ir pārāk riskanti, jums, iespējams, būs jāizpēta kontracepcijas iespējas. Ir svarīgi apspriest šīs iespējas ar pakalpojumu sniedzēju. Jums būs nepieciešama kontracepcija, kas nesatur estrogēnu, jo estrogēnu terapija palielina asins recekļu un trombozes risku.
Ja jums ir vēl viena grūtniecība, jums būs nepieciešama rūpīga uzraudzība un regulāras pārbaudes, lai atklātu agrīnas sirds mazspējas pazīmes.
Peripartum kardiomiopātija ir dzīvi mainoša diagnoze, kas var justies mulsinoša vai satraucoša. Ir labi, ja jums ir daudz jautājumu un nezināt atbildes uzreiz. Jūsu veselības aprūpes pakalpojumu sniedzēju komanda palīdzēs jums ik uz soļa un darīs visu iespējamo, lai palīdzētu jūsu sirdij kļūt stiprākai. Ja esat grūtniece un jums ir kāds no peripartum kardiomiopātijas riska faktoriem, konsultējieties ar savu pakalpojumu sniedzēju. Agrīna diagnostika ir ļoti svarīga, lai saņemtu nepieciešamo ārstēšanu un samazinātu nopietnu komplikāciju risku jums un jūsu mazulim.
Kopējais secinājums par Perdzemdību kardiomiopātiju ir, ka ir svarīgi būt uzmanīgiem un atskaņot simptomus pēcdzemdību posmā. Simptomi bieži var būt ļoti neskaidri un līdzīgi citām veselības problēmām, tāpēc svarīgi ir konsultēties ar veselības aprūpes speciālistu, ja rodas jebkādas bažas. Ārstēšana parasti ietver zāļu lietošanu un dzīvesveida izmaiņas, tai skaitā regulāru fizisku aktivitāti, veselīgu uzturu un atpūtu. Noskatoties uz simptomiem laikā un saņemot atbilstošu ārstēšanu, ir iespējams kontrolēt un mazināt šo slimību ietekmi uz dzīvi.
Jūs varētu interesēt:
Alprostadils: veidi, lietojumi un blakusparādības
Fotoferēze: ārstēšanas veidi un blakusparādības
Donoru limfocītu infūzija: procedūra, mērķis un ieguvumi
Kā dabiski ārstēt bērna drudzi
Ko sagaidīt savā ikgadējā fiziskajā eksāmenā
5 Riteņbraukšanas ieguvumi veselībai
Vai zombiju vīruss ir īsts?
6 veidi, kā novērst bērnu saslimšanu