Parkinsona slimība ir progresējoša nervu sistēmas traucējumu slimība, kas ietekmē kustību kontroli. Slimības cēloņi nav pilnībā zināmi, bet tie saistīti ar aizkavētu dopamīna ražošanu smadzenēs. Simptomi ietver trīcēšanu, lēnu kustību, muskuļu stīvumu un līdzsvara problēmas. Lai gan slimību nevar pilnībā izārstēt, to var efektīvi ārstēt ar zālēm un fiziskās terapijas palīdzību. Ir svarīgi agrīni diagnosticēt un ārstēt Parkinsona slimību, lai mazinātu simptomus un uzlabotu pacienta dzīves kvalitāti.
Parkinsona slimība ir ar vecumu saistīts deģeneratīvs smadzeņu stāvoklis, kas nozīmē, ka tas izraisa smadzeņu daļu pasliktināšanos. Tas ir vislabāk pazīstams ar to, ka izraisa palēninātu kustību, trīci, līdzsvara problēmas un daudz ko citu. Lielākā daļa gadījumu notiek nezināmu iemeslu dēļ, bet daži ir iedzimti. Stāvoklis nav ārstējams, taču ir daudz dažādu ārstēšanas iespēju.
Pārskats
Kas ir Parkinsona slimība?
Parkinsona slimība ir stāvoklis, kad jūsu smadzeņu daļa pasliktinās, laika gaitā izraisot smagākus simptomus. Lai gan šis stāvoklis ir vislabāk pazīstams ar to, kā tas ietekmē muskuļu kontroli, līdzsvaru un kustību, tas var izraisīt arī plašu citu ietekmi uz jūsu maņām, domāšanas spējām, garīgo veselību un daudz ko citu.
Kuru tas ietekmē?
Parkinsona slimības attīstības risks dabiski palielinās līdz ar vecumu, un vidējais vecums, kurā tā sākas, ir 60 gadi. Tas ir nedaudz biežāk sastopams vīriešiem vai cilvēkiem, kas dzimšanas brīdī apzīmēti kā vīrietis (DMAB), nekā sievietēm vai cilvēkiem, kas dzimšanas brīdī ir apzīmēti kā sievietes (DFAB).
Lai gan Parkinsona slimība parasti ir saistīta ar vecumu, tā var rasties pieaugušajiem, kas jaunāki par 20 gadiem (lai gan tas ir ārkārtīgi reti, un bieži vien cilvēkiem ir viens no vecākiem, pilnīgs brālis vai bērns ar tādu pašu stāvokli).
Cik bieži ir šis stāvoklis?
Parkinsona slimība kopumā ir ļoti izplatīta, ieņemot otro vietu starp ar vecumu saistītām deģeneratīvām smadzeņu slimībām. Tā ir arī visizplatītākā motora (ar kustību saistītā) smadzeņu slimība. Eksperti lēš, ka visā pasaulē tas skar vismaz 1% cilvēku, kas vecāki par 60 gadiem.
Kā šis stāvoklis ietekmē manu ķermeni?
Parkinsona slimība izraisa noteiktas smadzeņu zonas, bazālo gangliju, pasliktināšanos. Šai zonai pasliktinoties, jūs zaudējat spējas, kuras šīs zonas kādreiz kontrolēja. Pētnieki ir atklājuši, ka Parkinsona slimība izraisa lielas izmaiņas jūsu smadzeņu ķīmijā.
Normālos apstākļos jūsu smadzenes izmanto ķīmiskas vielas, kas pazīstamas kā neirotransmiteri, lai kontrolētu, kā jūsu smadzeņu šūnas (neironi) sazinās savā starpā. Ja jums ir Parkinsona slimība, jums nav pietiekami daudz dopamīna, kas ir viens no svarīgākajiem neirotransmiteriem.
Kad jūsu smadzenes sūta aktivizācijas signālus, kas liek jūsu muskuļiem kustēties, tās precīzi noregulē jūsu kustības, izmantojot šūnas, kurām nepieciešams dopamīns. Tāpēc dopamīna trūkums izraisa Parkinsona slimības palēninātu kustību un trīces simptomus.
Parkinsona slimībai progresējot, simptomi paplašinās un pastiprinās. Vēlāki slimības posmi bieži ietekmē jūsu smadzeņu darbību, izraisot demencei līdzīgus simptomus un depresiju.
Kāda ir atšķirība starp Parkinsona slimību un parkinsonismu?
Parkinsonisms ir vispārīgs termins, kas apraksta Parkinsona slimību un stāvokļus ar līdzīgiem simptomiem. Tas var attiekties ne tikai uz Parkinsona slimību, bet arī uz citiem apstākļiem, piemēram, vairāku sistēmu atrofiju vai kortikobazālo deģenerāciju.
Simptomi un cēloņi
Kādi ir simptomi?
Vispazīstamākie Parkinsona slimības simptomi ir muskuļu kontroles zudums. Tomēr eksperti tagad zina, ka ar muskuļu kontroli saistītie jautājumi nav vienīgie iespējamie Parkinsona slimības simptomi.
Ar motoru saistīti simptomi
Parkinsona slimības motoriskie simptomi, kas nozīmē ar kustību saistītus simptomus, ir šādi:
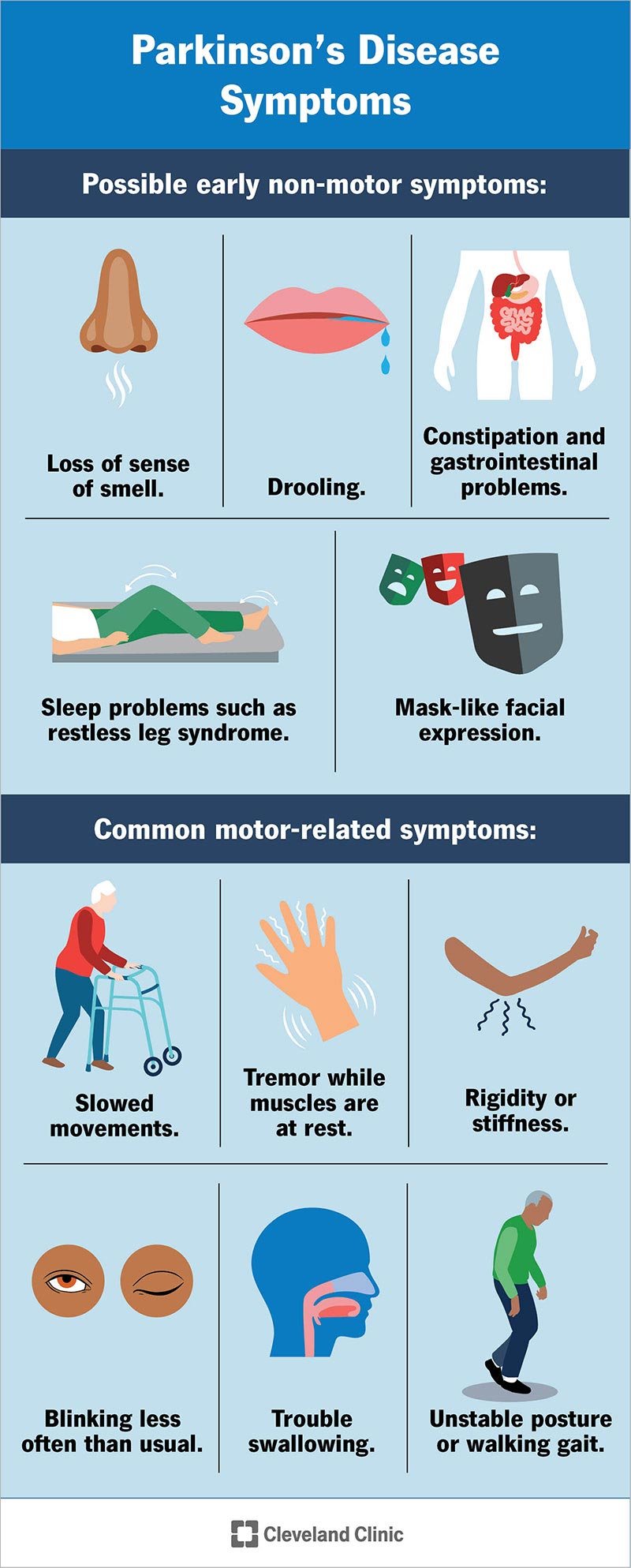
- Palēninātas kustības (bradikinēzija). Parkinsona slimības diagnozei ir nepieciešams šis simptoms. Cilvēki, kuriem tas ir, to raksturo kā muskuļu vājumu, bet tas notiek muskuļu kontroles problēmu dēļ, un nav reāla spēka zuduma.
- Trīce, kamēr muskuļi ir miera stāvoklī. Tā ir ritmiska muskuļu kratīšana pat tad, ja jūs tos neizmantojat, un tā notiek aptuveni 80% Parkinsona slimības gadījumu. Trīce miera stāvoklī atšķiras no būtiskā trīce, kas parasti nenotiek, kad muskuļi ir miera stāvoklī.
- Stingrība vai stīvums. Svina caurules stingrība un zobrata stīvums ir bieži sastopami Parkinsona slimības simptomi. Svina caurules stingrība ir nemainīga, nemainīga stīvums, pārvietojot ķermeņa daļu. Zobrata stīvums rodas, apvienojot trīci un svina caurules stingrību. Tas ir ieguvis savu nosaukumu, jo kustības ir saraustītas, apstājas un aiziet (uztveriet to kā mehāniskā pulksteņa sekunžu rādītāju).
- Nestabila stāja vai gaita ejot. Parkinsona slimības palēninātās kustības un stīvums izraisa saliektu vai noliektu stāju. Tas parasti parādās, kad slimība pasliktinās. Tas ir redzams, kad cilvēks staigā, jo viņš veiks īsākus soļus un mazāk kustinās rokas. Pagriežoties ejot, var būt jāveic vairākas darbības.
Papildu motora simptomi var ietvert:
- Mirkšķina retāk nekā parasti. Tas ir arī simptoms samazinātai sejas muskuļu kontrolei.
- Saspiests vai mazs rokraksts. Pazīstams kā mikrogrāfija, tas notiek muskuļu kontroles problēmu dēļ.
- Drooling. Vēl viens simptoms, kas rodas sejas muskuļu kontroles zaudēšanas dēļ.
- Maskai līdzīga sejas izteiksme. Pazīstams kā hipomimija, tas nozīmē, ka sejas izteiksmes mainās ļoti maz vai nemaz.
- Rīšanas traucējumi (disfāgija). Tas notiek ar samazinātu rīkles muskuļu kontroli. Tas palielina tādu problēmu kā pneimonijas vai aizrīšanās risku.
- Neparasti maiga runas balss (hipofonija). Tas notiek, jo samazinās muskuļu kontrole rīklē un krūtīs.
Nemotoriski simptomi
Ir iespējami vairāki simptomi, kas nav saistīti ar kustību un muskuļu kontroli. Iepriekšējos gados eksperti uzskatīja, ka nemotoriskie simptomi bija šīs slimības riska faktori, kad tie tika novēroti pirms motoriskajiem simptomiem. Tomēr arvien vairāk pierādījumu liecina, ka šie simptomi var parādīties slimības agrīnākajās stadijās. Tas nozīmē, ka šie simptomi var būt brīdinājuma zīmes, kas sākas vairākus gadus vai pat gadu desmitus pirms motoriskajiem simptomiem.
Nemotoriski simptomi (ar iespējamiem agrīniem brīdinājuma simptomiem treknrakstā) ietver:
- Autonomās nervu sistēmas simptomi. Tie ietver ortostatisku hipotensiju (zems asinsspiediens pieceļoties), aizcietējums un kuņģa-zarnu trakta problēmas, urīna nesaturēšana un seksuālas disfunkcijas.
- Depresija.
- Smaržas zudums (anosmija).
- Miega problēmas piemēram, periodiski ekstremitāšu kustību traucējumi (PLMD), ātras acu kustības (REM) uzvedības traucējumi un nemierīgo kāju sindroms.
- Problēmas ar domāšanu un koncentrēšanos (Ar Parkinsona slimību saistīta demence).
Parkinsona slimības stadijas
Parkinsona slimība var ilgt gadus vai pat gadu desmitus, lai izraisītu smagas sekas. 1967. gadā divi eksperti, Margareta Hoena un Melvins Jahrs, izveidoja Parkinsona slimības stadijas sistēmu. Šī inscenēšanas sistēma vairs netiek plaši izmantota, jo šī stāvokļa noteikšana ir mazāk noderīga, nekā noteikt, kā tas ietekmē katra cilvēka dzīvi, un pēc tam attiecīgi ārstēt.
Mūsdienās kustību traucējumu biedrības vienotā Parkinsona slimības vērtēšanas skala (MDS-UPDRS) ir veselības aprūpes sniedzēju galvenais instruments šīs slimības klasificēšanai. MDS-UPDRS pārbauda četras dažādas jomas par to, kā Parkinsona slimība jūs ietekmē:
- 1. daļa: Ikdienas dzīves pieredzes nemotoriskie aspekti. Šajā sadaļā ir apskatīti simptomi, kas nav saistīti ar kustību (nekustībām), piemēram, demenci, depresiju, trauksmi un citiem ar garīgajām spējām un garīgo veselību saistītiem jautājumiem. Tas arī uzdod jautājumus par sāpēm, aizcietējumiem, nesaturēšanu, nogurumu utt.
- 2. daļa: Ikdienas pieredzes motoriskie aspekti. Šajā sadaļā ir aplūkota ietekme uz uzdevumiem un spējām, kas saistīti ar kustību. Tas ietver jūsu spēju runāt, ēst, košļāt un norīt, ģērbties un mazgāties, ja jums ir trīce un daudz ko citu.
- 3. daļa: Motora pārbaude. Veselības aprūpes sniedzējs izmanto šo sadaļu, lai noteiktu ar kustībām saistīto Parkinsona slimības ietekmi. Kritēriji mēra efektus, pamatojoties uz to, kā jūs runājat, sejas izteiksmes, stīvumu un stīvumu, gaitu un ātrumu, līdzsvaru, kustības ātrumu, trīci utt.
- 4. daļa: Motoru komplikācijas. Šajā sadaļā pakalpojumu sniedzējs nosaka, cik lielā mērā Parkinsona slimības simptomi ietekmē jūsu dzīvi. Tas ietver gan noteiktu simptomu parādīšanos katru dienu, gan to, vai šie simptomi ietekmē jūsu laika pavadīšanu.
Kas izraisa stāvokli?
Lai gan ir vairāki atzīti Parkinsona slimības riska faktori, piemēram, pesticīdu iedarbība, pagaidām vienīgie apstiprinātie Parkinsona slimības cēloņi ir ģenētiski. Ja Parkinsona slimība nav ģenētiska, eksperti to klasificē kā “idiopātisku” (šis termins nāk no grieķu valodas un nozīmē “pats slimība”). Tas nozīmē, ka viņi precīzi nezina, kāpēc tas notiek.
Daudzi stāvokļi izskatās kā Parkinsona slimība, bet tā vietā ir parkinsonisms (kas attiecas uz Parkinsona slimībai līdzīgiem stāvokļiem) noteikta iemesla, piemēram, dažu psihiatrisko medikamentu, dēļ.
Ģimenes Parkinsona slimība
Parkinsona slimībai var būt ģimenes cēlonis, kas nozīmē, ka jūs to varat mantot no viena vai abiem vecākiem. Tomēr tas veido tikai aptuveni 10% no visiem gadījumiem.
Eksperti ir saistījuši vismaz septiņus dažādus gēnus ar Parkinsona slimību. Viņi trīs no tiem ir saistījuši ar slimības agrīnu sākšanos (tas nozīmē, ka tas ir jaunāks par parasto vecumu). Dažas ģenētiskās mutācijas izraisa arī unikālas, atšķirīgas iezīmes.
Idiopātiskā Parkinsona slimība
Eksperti uzskata, ka idiopātiskā Parkinsona slimība rodas tāpēc, ka jūsu ķermenis izmanto proteīnu, ko sauc par α-sinukleīnu (alfa sy-nu-clee-in). Olbaltumvielas ir ķīmiskas molekulas, kurām ir ļoti specifiska forma. Ja dažām olbaltumvielām nav pareizās formas — problēma, kas pazīstama kā olbaltumvielu nepareiza locīšana —, jūsu ķermenis nevar tos izmantot un nevar tos sadalīt.
Tā kā olbaltumvielas nav kur iet, uzkrājas dažādās vietās vai noteiktās šūnās (šo proteīnu samezglojumi vai kopas tiek saukti par Lūija ķermeņiem). Šo Lūija ķermeņu uzkrāšanās (kas nenotiek ar dažām ģenētiskām problēmām, kas izraisa Parkinsona slimību) izraisa toksisku iedarbību un šūnu bojājumus.
Olbaltumvielu nepareiza salocīšana ir izplatīta daudzu citu traucējumu gadījumā, piemēram, Alcheimera slimība, Hantingtona slimība, vairākas amiloidozes formas un citi.
Inducēts parkinsonisms
Ir apstākļi vai apstākļi, ko eksperti ir saistījuši ar parkinsonismu. Lai gan tā nav patiesa Parkinsona slimība, tām ir līdzīgas pazīmes, un veselības aprūpes sniedzēji var ņemt vērā šos cēloņus, diagnosticējot Parkinsona slimību.
Iespējamie cēloņi ir:
- Medikamenti. Vairākas zāles var izraisīt parkinsonismam līdzīgu efektu. Parkinsona slimībai līdzīgas sekas bieži vien ir pārejošas, ja pārtraucat lietot zāles, kas to izraisījušas, pirms sekas kļūst pastāvīgas. Tomēr sekas var ilgt nedēļas vai pat mēnešus pēc zāļu lietošanas pārtraukšanas.
- Encefalīts. Jūsu smadzeņu iekaisums, kas pazīstams kā encefalīts, dažkārt var izraisīt parkinsonismu.
- Toksīni un indes. Vairāku vielu, piemēram, mangāna putekļu, oglekļa monoksīda, metināšanas dūmu vai noteiktu pesticīdu iedarbība var izraisīt parkinsonismu.
- Bojājumi no traumām. Atkārtotas galvas traumas, piemēram, no spēcīgas ietekmes vai kontakta sporta veidiem, piemēram, bokss, futbols, hokejs utt., var izraisīt smadzeņu bojājumus. Šis termins ir “posttraumatiskais parkinsonisms”.
Vai tas ir lipīgs?
Parkinsona slimība nav lipīga, un ar to nevar inficēties no citas personas.
Diagnoze un testi
Kā tas tiek diagnosticēts?
Parkinsona slimības diagnostika lielākoties ir klīnisks process, kas nozīmē, ka tas lielā mērā ir atkarīgs no veselības aprūpes sniedzēja, kurš pārbauda jūsu simptomus, uzdod jums jautājumus un pārskata jūsu slimības vēsturi. Ir iespējami daži diagnostikas un laboratorijas testi, taču tie parasti ir nepieciešami, lai izslēgtu citus apstākļus vai noteiktus cēloņus. Tomēr lielākā daļa laboratorijas testu nav nepieciešami, ja vien jūs nereaģē uz Parkinsona slimības ārstēšanu, kas var liecināt, ka jums ir cits stāvoklis.
Kādi testi tiks veikti, lai diagnosticētu šo stāvokli?
Ja veselības aprūpes sniedzējiem ir aizdomas par Parkinsona slimību vai jāizslēdz citi apstākļi, ir iespējami dažādi attēlveidošanas un diagnostikas testi. Tie ietver:
- Asins analīzes (tās var palīdzēt izslēgt citas parkinsonisma formas).
- Datortomogrāfijas (CT) skenēšana.
- Ģenētiskā pārbaude.
- Magnētiskās rezonanses attēlveidošana (MRI).
- Pozitronu emisijas tomogrāfijas (PET) skenēšana.
Ir iespējami jauni laboratorijas testi
Pētnieki ir atraduši iespējamos veidus, kā pārbaudīt iespējamos indikatorus vai Parkinsona slimību. Abi šie jaunie testi ietver alfa-sinukleīna proteīnu, bet pārbauda to jaunos, neparastos veidos. Lai gan šie testi nevar noteikt, kādi stāvokļi jums ir nepareizi salocītu alfa-sinukleīna proteīnu dēļ, šī informācija joprojām var palīdzēt pakalpojumu sniedzējam noteikt diagnozi.
Abos testos tiek izmantotas šādas metodes.
- Muguras pieskāriens. Viens no šiem testiem meklē nepareizi salocītus alfa-sinukleīna proteīnus cerebrospinālajā šķidrumā, kas ir šķidrums, kas ieskauj jūsu smadzenes un muguras smadzenes. Šis tests ietver mugurkaula piesitienu (jostas punkciju), kurā veselības aprūpes sniedzējs ievieto adatu jūsu mugurkaula kanālā, lai savāktu cerebrospinālo šķidrumu pārbaudei.
- Ādas biopsija. Vēl viens iespējamais tests ietver virsmas nervu audu biopsiju. Biopsija ietver neliela ādas parauga savākšanu, ieskaitot ādas nervus. Paraugi nāk no vietas uz muguras un diviem plankumiem uz kājas. Paraugu analīze var palīdzēt noteikt, vai jūsu alfa-sinukleīnam ir noteikta veida darbības traucējumi, kas varētu palielināt Parkinsona slimības attīstības risku.
Vadība un ārstēšana
Kā to ārstē un vai ir iespējams izārstēt?
Pagaidām Parkinsona slimība nav ārstējama, taču ir vairāki veidi, kā pārvaldīt tās simptomus. Ārstēšana var atšķirties arī atkarībā no viņu īpašajiem simptomiem un to, cik labi darbojas noteiktas ārstēšanas metodes. Medikamenti ir galvenais veids, kā ārstēt šo stāvokli.
Sekundārā ārstēšanas iespēja ir operācija, lai implantētu ierīci, kas piegādās vieglu elektrisko strāvu daļai jūsu smadzeņu (to sauc par dziļo smadzeņu stimulāciju). Ir arī dažas eksperimentālas iespējas, piemēram, uz cilmes šūnām balstīta ārstēšana, taču to pieejamība bieži atšķiras, un daudzas no tām nav piemērotas cilvēkiem ar Parkinsona slimību.
Kādas zāles un ārstēšanas metodes tiek izmantotas?
Medikamentozā ārstēšana Parkinsona slimības ārstēšanai iedalās divās kategorijās: tiešā ārstēšana un simptomu ārstēšana. Tiešā ārstēšana ir vērsta uz pašu Parkinsona slimību. Simptomu ārstēšana novērš tikai noteiktas slimības sekas.
Medikamenti
Medikamenti, kas ārstē Parkinsona slimību, to dara vairākos veidos. Tādēļ, visticamāk, zāles, kas veic vienu vai vairākas no šīm darbībām:
- Dopamīna pievienošana. Zāles, piemēram, levodopa, var palielināt pieejamo dopamīna līmeni jūsu smadzenēs. Šīs zāles gandrīz vienmēr ir efektīvas, un, ja tās nedarbojas, tas parasti liecina par kādu citu parkinsonisma veidu, nevis Parkinsona slimību. Ilgstoša levodopas lietošana galu galā izraisa blakusparādības, kas padara to mazāk efektīvu.
- Dopamīna imitācija. Dopamīna agonisti ir zāles, kurām ir dopamīnam līdzīga iedarbība. Dopamīns ir neirotransmiters, kas liek šūnām darboties noteiktā veidā, kad dopamīna molekula uz tām nofiksējas. Dopamīna agonisti var nofiksēties un izraisīt tādu pašu šūnu uzvedību. Tie ir biežāk sastopami jaunākiem pacientiem, lai aizkavētu levodopas lietošanu.
- Dopamīna metabolisma blokatori. Jūsu organismā notiek dabiski procesi neirotransmiteru, piemēram, dopamīna, sadalīšanai. Medikamenti, kas bloķē jūsu ķermeni no dopamīna sadalīšanas, ļauj jūsu smadzenēm palikt vairāk dopamīna. Tie ir īpaši noderīgi agrīnā stadijā un var palīdzēt arī kombinācijā ar levodopu vēlākās Parkinsona slimības stadijās.
- Levodopas metabolisma inhibitori. Šīs zāles palēnina to, kā jūsu ķermenis apstrādā levodopu, palīdzot tai ilgāk noturēties. Šīs zāles var būt rūpīgi jālieto, jo tām var būt toksiska iedarbība un bojāt aknas. Tos visbiežāk izmanto, lai palīdzētu, jo levodopa kļūst mazāk efektīva.
- Adenozīna blokatori. Medikamentiem, kas bloķē to, kā noteiktas šūnas izmanto adenozīnu (molekulu, ko izmanto dažādās formās visā organismā), var būt atbalstoša iedarbība, ja tās lieto kopā ar levodopu.
Vairākas zāles ārstē specifiskus Parkinsona slimības simptomus. Bieži ārstētie simptomi ir šādi:
- Erektilā un seksuālā disfunkcija.
- Nogurums vai miegainība.
- Aizcietējums.
- Miega problēmas.
- Depresija.
- Demence.
- Trauksme.
- Halucinācijas un citi psihozes simptomi.
Dziļa smadzeņu stimulācija
Iepriekšējos gados ķirurģija bija iespēja apzināti bojāt un rētas jūsu smadzeņu daļā, kas Parkinsona slimības dēļ nedarbojās. Mūsdienās tas pats efekts ir iespējams, izmantojot dziļo smadzeņu stimulāciju, kas izmanto implantētu ierīci, lai piegādātu vieglu elektrisko strāvu tajās pašās zonās.
Galvenā priekšrocība ir tā, ka dziļa smadzeņu stimulācija ir atgriezeniska, bet tīšs rētu bojājums nav. Šī ārstēšanas pieeja gandrīz vienmēr ir iespēja Parkinsona slimības vēlākajos posmos, kad levodopas terapija kļūst mazāk efektīva, un cilvēkiem, kuriem ir trīce, kas, šķiet, nereaģē uz parastajām zālēm.
Eksperimentālas ārstēšanas metodes
Pētnieki pēta citas iespējamās ārstēšanas metodes, kas varētu palīdzēt ar Parkinsona slimību. Lai gan tie nav plaši pieejami, tie sniedz cerību cilvēkiem ar šo stāvokli. Dažas no eksperimentālās ārstēšanas metodēm ietver:
- Cilmes šūnu transplantācijas. Tie jūsu smadzenēs pievieno jaunus dopamīnu izmantojošus neironus, lai pārņemtu bojātos.
- Neironu atjaunošanas procedūras. Šīs ārstēšanas metodes mēģina atjaunot bojātos neironus un veicināt jaunu neironu veidošanos.
- Gēnu terapija un gēnu mērķtiecīga ārstēšana. Šīs ārstēšanas metodes ir vērstas uz specifiskām mutācijām, kas izraisa Parkinsona slimību. Daži arī palielina levodopas vai citu ārstēšanas līdzekļu efektivitāti.
Ārstēšanas laikā iespējamas komplikācijas vai blakusparādības
Komplikācijas un blakusparādības, kas rodas, ārstējot Parkinsona slimību, ir atkarīgas no pašām ārstēšanas metodēm, stāvokļa smaguma pakāpes, citām veselības problēmām un daudz ko citu. Jūsu veselības aprūpes sniedzējs ir vislabākā persona, kas var jums pastāstīt vairāk par iespējamām blakusparādībām un komplikācijām, kas jums varētu rasties. Viņi var arī pastāstīt, ko jūs varat darīt, lai samazinātu to, kā šīs blakusparādības vai komplikācijas ietekmē jūsu dzīvi.
Vairāk par levodopu
Visizplatītākā un efektīvākā Parkinsona slimības ārstēšana ir levodopa. Lai gan šīs zāles ir ievērojami uzlabojušas Parkinsona slimības ārstēšanu, pakalpojumu sniedzēji tās lieto piesardzīgi, jo tās darbojas. Viņi arī parasti izraksta citas zāles, kas padara levodopu efektīvāku vai palīdz novērst blakusparādības un noteiktus simptomus.
Levodopa bieži tiek kombinēta ar citām zālēm, lai neļautu jūsu ķermenim to apstrādāt, pirms tā nonāk jūsu smadzenēs. Tas palīdz izvairīties no citām dopamīna blakusparādībām, īpaši sliktas dūšas, vemšanas un zema asinsspiediena, kad jūs piecelties kājās (ortostatiskā hipotensija).
Laika gaitā mainās veids, kā jūsu ķermenis lieto levodopu, un arī levodopa var zaudēt savu efektivitāti. Devas palielināšana var palīdzēt, bet tas palielina blakusparādību iespējamību un smagumu, un deva var būt tik liela, pirms tā sasniedz toksisku līmeni.
Kā es varu parūpēties par sevi vai pārvaldīt simptomus?
Parkinsona slimība nav stāvoklis, kuru varat patstāvīgi diagnosticēt, un jums nevajadzētu mēģināt pārvaldīt simptomus, vispirms nerunājot ar veselības aprūpes sniedzēju.
Cik drīz pēc ārstēšanas es jutīšos labāk un cik ilgs laiks būs nepieciešams, lai atgūtu?
Laiks, kas nepieciešams, lai atgūtu un redzētu Parkinsona slimības ārstēšanas ietekmi, ir ļoti atkarīgs no ārstēšanas veida, stāvokļa smaguma un citiem faktoriem. Jūsu veselības aprūpes sniedzējs ir labākā persona, kas var sniegt vairāk informācijas par to, ko jūs varat sagaidīt no ārstēšanas. Viņu sniegtajā informācijā var ņemt vērā visus unikālus faktorus, kas varētu ietekmēt jūsu pieredzi.
Aprūpe Klīvlendas klīnikāParkinsona slimības ārstēšana Atrodiet ārstu un speciālistus Pierakstiet tikšanos
Profilakse
Kā es varu samazināt risku vai novērst šo stāvokli?
Parkinsona slimība rodas vai nu ģenētisku iemeslu dēļ, vai arī neparedzami. Nevienu no tiem nevar novērst, un jūs arī nevarat samazināt risku to attīstīt. Ir noteiktas augsta riska profesijas, piemēram, lauksaimniecība un metināšana, taču ne visiem šajās profesijās attīstās parkinsonisms.
Perspektīva / Prognoze
Ko es varu sagaidīt, ja man ir šis stāvoklis?
Parkinsona slimība ir deģeneratīvs stāvoklis, kas nozīmē, ka laika gaitā ietekme uz jūsu smadzenēm pasliktinās. Tomēr šis stāvoklis parasti pasliktinās. Lielākajai daļai cilvēku ar šo stāvokli ir normāls dzīves ilgums.
Agrākos posmos jums būs nepieciešama neliela palīdzība, un jūs varat turpināt dzīvot neatkarīgi. Ietekmei pasliktinoties, jums būs nepieciešami medikamenti, lai ierobežotu simptomu ietekmi uz jums. Lielākā daļa zāļu, īpaši levodopa, ir vidēji vai pat ļoti efektīvas, tiklīdz jūsu pakalpojumu sniedzējs ir atradis minimālo devu, kas nepieciešama jūsu simptomu ārstēšanai.
Lielāko daļu seku un simptomu var kontrolēt ar ārstēšanu, taču laika gaitā ārstēšana kļūst mazāk efektīva un sarežģītāka. Arī patstāvīga dzīve kļūs arvien grūtāka, slimībai saasinoties.
Cik ilgi Parkinsona slimība ilgst?
Parkinsona slimība nav izārstējama, kas nozīmē, ka tā ir pastāvīga, mūža garumā.
Kādas ir Parkinsona slimības perspektīvas?
Parkinsona slimība nav letāla, taču simptomi un sekas bieži vien ir faktori, kas veicina nāvi. Vidējais paredzamais dzīves ilgums Parkinsona slimībai 1967. gadā bija nedaudz mazāks par 10 gadiem. Kopš tā laika vidējais paredzamais mūža ilgums ir palielinājies par aptuveni 55%, pieaugot līdz vairāk nekā 14,5 gadiem. Tas apvienojumā ar faktu, ka Parkinsona diagnoze ir daudz lielāka iespējamība pēc 60 gadu vecuma, nozīmē, ka šis stāvoklis bieži neietekmē jūsu paredzamo dzīves ilgumu vairāk nekā par dažiem gadiem (atkarībā no paredzamā dzīves ilguma jūsu valstī).
Dzīvo ar
Kā es par sevi parūpējos?
Ja jums ir Parkinsona slimība, vislabākais, ko varat darīt, ir sekot sava veselības aprūpes sniedzēja norādījumiem par to, kā parūpēties par sevi.
- Lietojiet zāles, kā norādīts. Zāļu lietošana var ievērojami mainīt Parkinsona slimības simptomus. Jums jālieto zāles, kā norādīts, un konsultējieties ar savu pakalpojumu sniedzēju, ja novērojat blakusparādības vai sākat justies, ka zāles nav tik efektīvas.
- Skatiet pakalpojumu sniedzēju, kā ieteikts. Jūsu veselības aprūpes sniedzējs izveidos grafiku, lai jūs varētu tos redzēt. Šie apmeklējumi ir īpaši svarīgi, lai palīdzētu pārvaldīt jūsu stāvokli un atrast pareizos medikamentus un devas.
- Neignorējiet vai neizvairieties no simptomiem. Parkinsona slimība var izraisīt plašu simptomu klāstu, no kuriem daudzi ir ārstējami, ārstējot stāvokli vai pašus simptomus. Ārstēšana var būtiski mainīt simptomu novēršanu no sliktākām sekām.
Kad man vajadzētu redzēt savu veselības aprūpes sniedzēju vai kad man vajadzētu meklēt aprūpi?
Jums jāgriežas pie sava veselības aprūpes sniedzēja, kā ieteikts, vai, ja pamanāt izmaiņas savos simptomos vai zāļu iedarbībā. Medikamentu un devu pielāgošana var būtiski mainīt to, kā Parkinsona slimība ietekmē jūsu dzīvi.
Kad man jādodas uz ātrās palīdzības dienestu?
Jūsu veselības aprūpes sniedzējs var sniegt jums norādījumus un informāciju par pazīmēm vai simptomiem, kas nozīmē, ka jums jādodas uz slimnīcu vai jāmeklē medicīniskā palīdzība. Parasti jums jāmeklē palīdzība, ja krītat, it īpaši, ja zaudējat samaņu vai var tikt traumēta galva, kakls, krūtis, mugura vai vēders.
Papildu bieži uzdotie jautājumi
Kā cilvēks saslimst ar Parkinsona slimību?
Eksperti nezina, kā notiek lielākā daļa Parkinsona slimības gadījumu. Apmēram 10% gadījumu ir ģenētiski, tas nozīmē, ka jūs tos mantojat no viena vai abiem vecākiem. Tomēr atlikušie aptuveni 90% ir idiopātiski, kas nozīmē, ka tie notiek tādu iemeslu dēļ, kas joprojām nav zināmi.
Kādas ir Parkinsona slimības agrīnās brīdinājuma pazīmes?
Parkinsona brīdinājuma pazīmes var būt motoriski (ar kustībām saistīti) simptomi, piemēram, lēnas kustības, trīce vai stīvums. Tomēr tie var būt arī nemotoriski simptomi. Daudzi iespējamie nemotoriskie simptomi var parādīties vairākus gadus vai pat gadu desmitus pirms motoriskajiem simptomiem. Tomēr nemotoriskie simptomi var būt arī neskaidri, tāpēc ir grūti tos saistīt ar Parkinsona slimību.
Nemotoriski simptomi, kas varētu būt agrīnas brīdinājuma pazīmes, ir:
- Autonomās nervu sistēmas simptomi. Tie ietver vieglprātību pieceļoties (ortostatiskā hipotensija) un aizcietējumus.
- Smaržas zudums (anosmija).
- Miega problēmas, piemēram, periodiski ekstremitāšu kustību traucējumi (PLMD), ātras acu kustības (REM) uzvedības traucējumi un nemierīgo kāju sindroms.
Vai Parkinsona slimība ir letāla?
Nē, Parkinsona slimība pati par sevi nav letāla. Tomēr tas var veicināt citus apstākļus vai problēmas, kas dažkārt ir letālas.
Vai Parkinsona slimību var izārstēt?
Nē, Parkinsona slimība nav ārstējama. Tomēr tas ir ārstējams, un daudzas ārstēšanas metodes ir ļoti efektīvas. Var būt arī iespējams aizkavēt slimības progresu un smagākus simptomus.
Parkinsona slimība ir ļoti bieži sastopama slimība, un tā, visticamāk, notiks cilvēkiem, kad viņi kļūst vecāki. Lai gan Parkinsona slimību nevar izārstēt, ir daudz dažādu veidu, kā ārstēt šo stāvokli. Tie ietver vairākas dažādas medikamentu klases, operācijas smadzeņu stimulācijas ierīču implantēšanai un daudz ko citu. Pateicoties ārstēšanas un aprūpes attīstībai, daudzi ar šo stāvokli var nodzīvot gadiem vai pat gadu desmitiem un var pielāgoties sekām un simptomiem vai saņemt ārstēšanu.
Kopumā Parkinsona slimība ir sarežģīta neurodeģeneratīva slimība, kas ietekmē cilvēka kustību spējas un ikdienu. Slimības cēloņi vēl nav pilnībā izprasti, taču zināms, ka tajā ir ietekmēta dopamīna ražošana smadzenēs. Simptomi ietver drebuļus, stīvumu, lēnu kustību un līdzsvara zudumu. Ārstēšanas metodes ietver zāļu terapiju, fizioterapiju un pat operācijas. Lai gan slimība nav izārstējama, ar atbilstošu ārstēšanu un atbalstu cilvēkiem ar Parkinsona slimību var uzlabot dzīves kvalitāti. Tāpat svarīgi ir arī izglītot sabiedrību par šo slimību, lai veicinātu sapratni un atbalstu.

Jūs varētu interesēt:
Alprostadils: veidi, lietojumi un blakusparādības
Fotoferēze: ārstēšanas veidi un blakusparādības
Donoru limfocītu infūzija: procedūra, mērķis un ieguvumi
Kā dabiski ārstēt bērna drudzi
Ko sagaidīt savā ikgadējā fiziskajā eksāmenā
5 Riteņbraukšanas ieguvumi veselībai
Vai zombiju vīruss ir īsts?
6 veidi, kā novērst bērnu saslimšanu